胫骨结节骨骺炎
概述:本病又称胫骨结节骨骺炎或骨软骨炎、无菌性坏死、牵引性骨骺炎。1903年,Osgood首先报道了一些胫骨结节部分撕脱的病例,不久,Schlatter又提出本病是胫骨上端骨骺的舌状下垂部分的骨骺炎,故本病亦称Osgood-Schlatter病。
 流行病学
流行病学
流行病学:本病好发于10~15岁的爱好剧烈运动特别是跑跳类运动的少年,患者男多于女,一侧发病者多见,双侧发病的约占30%。
 病因
病因
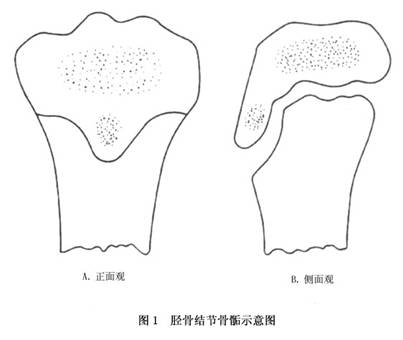
病因:胫骨结节骨骺是胫骨上端骨骺向前下方延伸的舌形突起(图1)。此骨骺为一牵伸骨骺,有髌韧带止于其上,使它承受经常的牵伸张力。胫骨结节骨骺约在11岁时出现胫骨骨突骨化中心,约16岁时,结节的骨化中心与胫骨上端骨骺的骨化中心融合。18岁时,胫骨结节与胫骨上端融合。在18岁以前,该结节与主骨之间有一层增殖的软骨联系。在软骨下方,新骨比较薄弱。强有力的股四头肌收缩可致本病。
 发病机制
发病机制
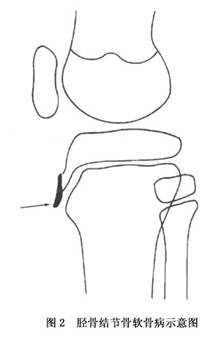
发病机制:本病发生于骨骺未闭合前的青年生长期,该处的血循环来自髌韧带,而股四头肌发育较快,肌肉收缩使髌韧带的胫骨结节附着处张力增高并肿胀,引起胫骨结节骨软骨炎。剧烈运动或外伤可导致胫骨结节积累性劳损甚至发生撕脱骨折,从而影响血循环,造成骨骺的缺血性坏死。由于成纤维细胞的分化和成骨细胞的活跃增生,髌韧带及其附近的软组织可出现骨化,并有新生小骨出现,位于胫骨结节的前上方。这些新生小骨的组织学表现与骨化性肌炎的骨化组织完全相同。由于髌韧带的牵拉,胫骨结节处的成骨细胞活动,促进骨质增生,使胫骨结节增大,明显向前突出(图2)。胫骨近端骨骺可早期融合,以致在骨骼成熟后引起高位髌骨和膝反屈等并发症。
 临床表现
临床表现
临床表现:病人最初主诉行走较长时间后或活动锻炼后,膝前方髌韧带附着处疼痛,休息后缓解。以后疼痛逐渐加重,只要能引起股四头肌收缩或牵拉股四头肌的动作均引起疼痛,比如上、下楼梯,跑、跳,被动充分屈膝或主动伸膝,都增加了髌腱对胫骨结节的牵拉力,使疼痛加重。检查可发现髌腱肥厚,胫骨结节增大,压痛明显,膝关节无积液,无压痛,无滑膜增厚。
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
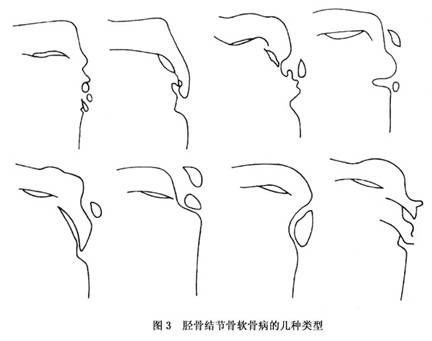
其他辅助检查:X线片早期可见胫骨结节前上方髌韧带附着处软组织肿胀、肥厚,有时可见钙化或骨化碎片;中期可见胫骨结节骨骺呈舌状,密度增高,不规则,边缘模糊,呈现点状或游离骨片状,或向前方移位,形成骨赘,甚至完全碎裂,与骨干分离;晚期可见游离骨片更加显著,胫骨结节呈不规则的碎块增生融合(图3)。
 诊断
诊断
诊断:根据年龄(18岁前)、强力运动史、膝前部疼痛为主要症状,休息后减轻,运动后或压迫局部疼痛加剧,有时可有跛行、局部隆起、坚硬、压痛(+)抗阻力伸膝时疼痛明显加重,即可诊断,X线片亦有助于诊断。
 鉴别诊断
鉴别诊断
 治疗
治疗
治疗:本病可自愈。大多数病例只要减少活动,避免剧烈的运动数周即可缓解或消除症状。对一些比较严重的病例,需要使用石膏管型固定。允许下肢负重,但对那些疼痛剧烈者应卧床休息或拄拐以减轻对结节部的应力。石膏固定或限制膝关节屈曲时间不能少于5周。4个月内避免剧烈运动。在肿胀的髌腱或骨骺周围软组织中行局部封闭(
普鲁卡因加泼尼松龙),也能起到很好的减轻疼痛、缩短病程的作用。
少数保守治疗失败者可用手术治疗。手术切除胫骨结节可获得良好效果,恢复较快,而危险很小。胫骨结节钻孔能改善局部血运,但病变愈合后,结节部的隆起仍存在,影响外观。
 预后
预后
预后:本病一般预后良好。Krause、Williams和Catterall共总结了50例69侧胫骨结节骨骺炎,发现尽管60%的患者下跪时有不适,但76%的患者认为自己无活动受限。临床上将本病分成不同的两组:
1.治疗前X线片上显示已有碎裂,随访时有胫骨结节异常或小骨分离。
2.治疗前有软组织肿胀而X线片上没有碎裂,随访时无症状。
Krause等认为,Osgood-Schlatter病的症状在部分患者中有可能自动消失,而那些症状持续者容易发生胫骨结节变形,这与早期X线片显示的骨骺碎裂有关。Lynch和Walsh报道了2例非手术治疗Osgood-Schlatter病致胫骨上端骨骺前部提前闭合的情况,提醒大家注意这种罕见的并发症。
 预防
预防
预防:科学锻炼身体,做好练前准备,不要过度地跑、跳、蹲,循序渐进,避免损伤。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 治疗
治疗
 预后
预后
 预防
预防